INTERVIEW
研究者インタビュー
2024.11.14
研究者インタビュー
Vol.64
救急医療の進化に挑戦―AIによるデータ収集と分析による新たな診療の形

救急医療の現場では、迅速かつ的確な判断が患者の命を救う鍵となります。しかし、膨大な量のデータを短時間で処理し、最適な治療法を見つけ出すことは医師にとって大きな負担です。そこで注目されているのが、AI技術を活用したデータ収集と分析の自動化です。東京科学大学(旧医科歯科大学)の高山渉先生は、救命救急の分野でこの革新技術を取り入れ、救急医療の質を向上させるための研究に取り組んでいます。AIによるデータ解析がどのように現場の診断・治療を変革するのか、その未来への展望を探ります。
- プロフィール
-
東京科学大学
救急災害医学分野
助教
高山渉先生
私が聞いてみました
-

-
URA・特任准教授
インタビュアー詳細
長尾研二
研究分野について
まずはご自身の所属について教えてください。
- 高山:
- 救急災害医学分野に所属し、救命救急センターの責任者として診療を行う傍ら、学生の指導や臨床研究にも取り組んでいます。救急車の受け入れ件数は日によって波がありその日その時まで状況が読めないため、日々の隙間時間を活用して研究に取り組んでいます。救急医学は(他の分野に比べると)比較的新しい分野で、存在する研究論文の多くはデータに基づくというよりは、実経験に依存しているような一面も感じていました。エビデンスも、施設ごとの偏りがあったり、日本人には当てはまらなかったり、というようなものもありました。ただ、実際診療を行なわずにエビデンスのみを追求し、ただデータだけを駆使した見当違いのような研究も同時にみられ、臨床と研究は表裏一体であるべきだとも感じています。このような現状を踏まえ、救急医学においてはデータベースを活用した研究が今後の課題であると考えています。東京科学大学病院救命救急センターという第一線の現場で診療を行っているため日々の疑問をしっかり拾い上げ、研究につなげていきたいと考えています。
ご自身の研究について教えてください。
- 高山:
- 私は外傷や心肺停止蘇生領域、外科的な処置や集中治療に関する研究を専門とし、心肺停止や重症外傷患者に対する適切な治療法や処置の開発を目指しています。どのような処置や薬剤が救命率を向上させられるのか、そして介入の適切なタイミングはいつなのかを解明することが私の目標です。具体的には、蘇生領域では「無処置だと10分以内に亡くなってしまう」というような超重症のケースを対象に研究を進めています。特に小児や若年者など、数秒前まで元気だった人が事故に遭ったり、あるいは事件に巻き込まれたりして負傷したとき、どうしても命を救いたいという強い思いがあります。また、外傷後の時々刻々とした緊迫した場面に魅力を感じることもあり、外傷や蘇生という分野に特に強い関心を持っています。日々忙しい臨床の中での出来事ですので、残念だったね、の一言で終わらないよう、1例1例としっかり向き合い、次はどのように修正していこうと毎症例振り返るように努めて指導しています。
先生が蘇生領域、外傷領域の研究をされることになったきっかけについて教えてください。
- 高山:
- 私が研究に取り組むきっかけとなったのは、日々の診療の中で「もっと早く適切な処置ができていれば助けられたかもしれない」と感じたいくつもの経験です。特に若手の頃に地方の市中病院でアルバイトをしていた時、地方の臨床現場は都会と比べて数年の遅れがあると感じました。地方では症例が偏りがちで、同じような症例の患者が多く運ばれてきました。「蛇に噛まれた」など、病院によっては地域特有の偏在がある。一方で、これほど多くの、ある意味都会ではまれな症例があるにもかかわらず、データベースが整備されていない現状には課題を感じました。学会に参加した際も、経験に基づいた発表が多く、救急医療の分野ではエビデンスに基づいた治療法の整備がまだ不十分だと実感しました。このような経験から、データに基づいた研究を進め、論文や学会を通じて地域や国、学会委員会に向けての提言を行いたいと考えています。また、産学連携を通じて企業側のニーズを理解しながら、より実践的で意義のある研究テーマを見つけていきたいと思っています。
救急や蘇生の領域は緊急性が高く、データの収集や集約が大変だと思います。そのような観点で今取り組まれている課題はありますか?
- 高山:
- 今後の研究予定としてはまず重症外傷の患者を対象としたRCTを実施予定です。特に慌ただしい領域で、施設や医師による経験に基づいた処置が優先されることも多く、しっかりとしたエビデンスを構築したいということが狙いです。救急や蘇生の分野は非常に高い緊急性を伴い、救急車で運ばれる患者の状況は毎回異なります。無論、患者の診療が最優先されるため、重要なデータを見逃してしまうことも少なくありません。特に、搬送状況や救急隊の処置内容などの情報は、正確に把握し、記録するのが難しい現状があります。日本では救急医療に関する全国的なデータベースが十分に整備されておらず、各病院でのデータ管理が統一されていないため、他病院との比較研究や大規模な臨床試験が難しいのも事実です。海外、例えばシンガポールのように、救急搬送時のデータが自動的に共有されるシステムが導入されている国もありますが、日本ではプライバシーへの懸念から導入が進んでいません。東京科学大学では幸いバックアップ体制が整っているため、今後はデータ管理を専門家に委託することでより正確で迅速なデータ収集と解析が可能となり、信頼性の高い研究成果につながっていくと期待しています。
現在の先生の研究課題や今後のビジョンについて教えてください。
- 高山:
- 現在掲げているテーマは、ハイブリットER(科学大ERでは2023年10月からハイブリッドERを導入しています)の拡充です。ハイブリッドERでは救急患者が到着後、その場でCT撮影や手術、血管造影など検査と治療が同時並行で可能なため、患者の移動が一切発生しません。海外では急患が救急車から直接手術室に入れるシステムも普及していますが、日本ではプライバシー確保やコストの面でまだ十分には実現できていません。検査や治療を行うごとに患者移動を行なっていた頃に比べ、ハイブリッドERを導入することで移動の時間効率、リスクの面からも患者にとって有用な点が多いと感じています。一方でハイブリッドERでは、患者が到着してから速やかにCTを撮影できるものの、医師はその画像を蘇生や処置を行いながら確認することになります。つまり診療と診断を同時にこなし、さらに意思決定(手術とするか、追加検査とするか、別ベッドへ移動するか、など)の必要もあり、情報量が多く混乱してしまうことがあります。特に夜間は医師や看護師が少なく、負担が増大します。この問題を解決するためには、CTにAIを導入して自動読影を行えるようにし、重要な画像だけをピックアップして医師の処置の判断をサポートするシステムの構築が必要だと考えています。AIがキー画像をピックアップしてくれたら、医師はその画像を最優先チェックし、意思決定がスムーズとなりロスタイムも減ると考えております。ゆくゆくはAIから診療アドバイス(止血優先、あるいはXX%の可能性で他の損傷がある、など提言されるシステムも考えています)を受けられるよう、つまり救急医がもう一人存在するようなイメージで開発できればと思っています。こういったことを実現するためには、救急現場で得られる大量のデータをいかに効率的に収集し、分析するかが最大の課題です。AIやセンサーを活用して救急車内の処置やバイタルサインをリアルタイムで記録し、自動で病院データに連携できるシステムが理想的と考えています。将来的には、こうした技術で早期診断・早期介入を実現し、全国的なデータネットワークを整備することで、救急医療の質を向上させていければ結果的に日本の医療レベルも向上していくと信じております。
産学連携について
これまでに産学連携のご経験はありますか?
- 高山:
- 本年度からプロモーターにご推薦いただき、産学連携には初めての取り組みです。これまではどちらかというと企業(古い言い方ですと製薬会社等)の名前を出すと、その研究の信頼性であったりCOIであったりについて後ろ指をさされることも正直ありました。非常に古い考えだと思っています。医師には医師の、企業には企業の得意分野が存在し、それらの融合が、これからの医療発展には不可欠だと断言できます。
救急医療の分野では、どうしても医療機器や薬剤関係の企業との連携が中心になります。研究テーマの一つである蘇生に関しても、心肺停止の患者に投与する薬剤や医療機器、場所、処置について「次の研究でぜひ使ってください」とお声がけをいただくことが多く、これが今までの産学連携の経験でした。以前、様々な企業とコラボしている研究発表を拝見し、非常に刺激を受けました。私にとって理想的なのは、救急車の受け入れからICUや手術に至るまで、重症患者に貢献できる分野で産学連携を進めることです。AIを活用した自動読影システムの開発の共同研究を企業と検討中ですが、この技術が救急現場での診断や治療に大いに役立つことを期待しています。

ハイブリットERの拡充以外のことで、産学連携で実現したいことはありますか?
- 高山:
- 緊急救命の現場では、その時間、その場にいたスタッフしかその症例を経験できないため、教育や手技取得の進達度に偏りが出てしまうというジレンマがあります。このジレンマを解消するには、より多くの医師が平等に経験を積める仕組み作りが必要だと感じています。今でも実際に現場で術野の様子などを撮影していますが、映像のみでは雰囲気が伝わりにくく、臨場感も不足してしまいます。VRを導入したこともありますが、患者のプライバシーの保護が難しく、思うようにいかないことが多いです。かといってやらせで撮影してしまうとフィクション感が強くなってしまうので、実際の現場の空気感を再現するのはなかなか難しいなと感じています。
理想は、実際の医師が見ている情報をそのまま他の医師や学生に共有できる、記憶の共有が叶うシステムの作成及び導入です。もし、医師の視覚情報を信号として他者に伝えられる技術があれば、プライバシー保護の問題もクリアでき、臨床教育の幅は大きく広がるはずです。ただ、これはまだ少し先進的すぎるかもしれません。まず第一段階として、現場の臨場感を保ちながらも、プライバシーを守りつつ教育やトレーニングに活用できるシステムを作れたらと思います。
VRの技術自体はある程度進んでいて、今でも実際に手術や処置の様子を学生が体験できるようになっていますが、視点の不自然さや患者が映らないようにする配慮がリアリティを損なっています。その違和感を取り除いた情報共有のデバイスの開発を目指しています。さらに、バーチャル体験のように、蘇生の勉強は蘇生の部屋で、処置の勉強は処置の部屋でといった形で、学生や医師が仮想空間を移動するシステムもありなのかなと考えています。バーチャルオープンキャンパスのような仕組みを医療分野に応用し、できるだけリアルに近い形で教育の質を高めることができればと思っています。
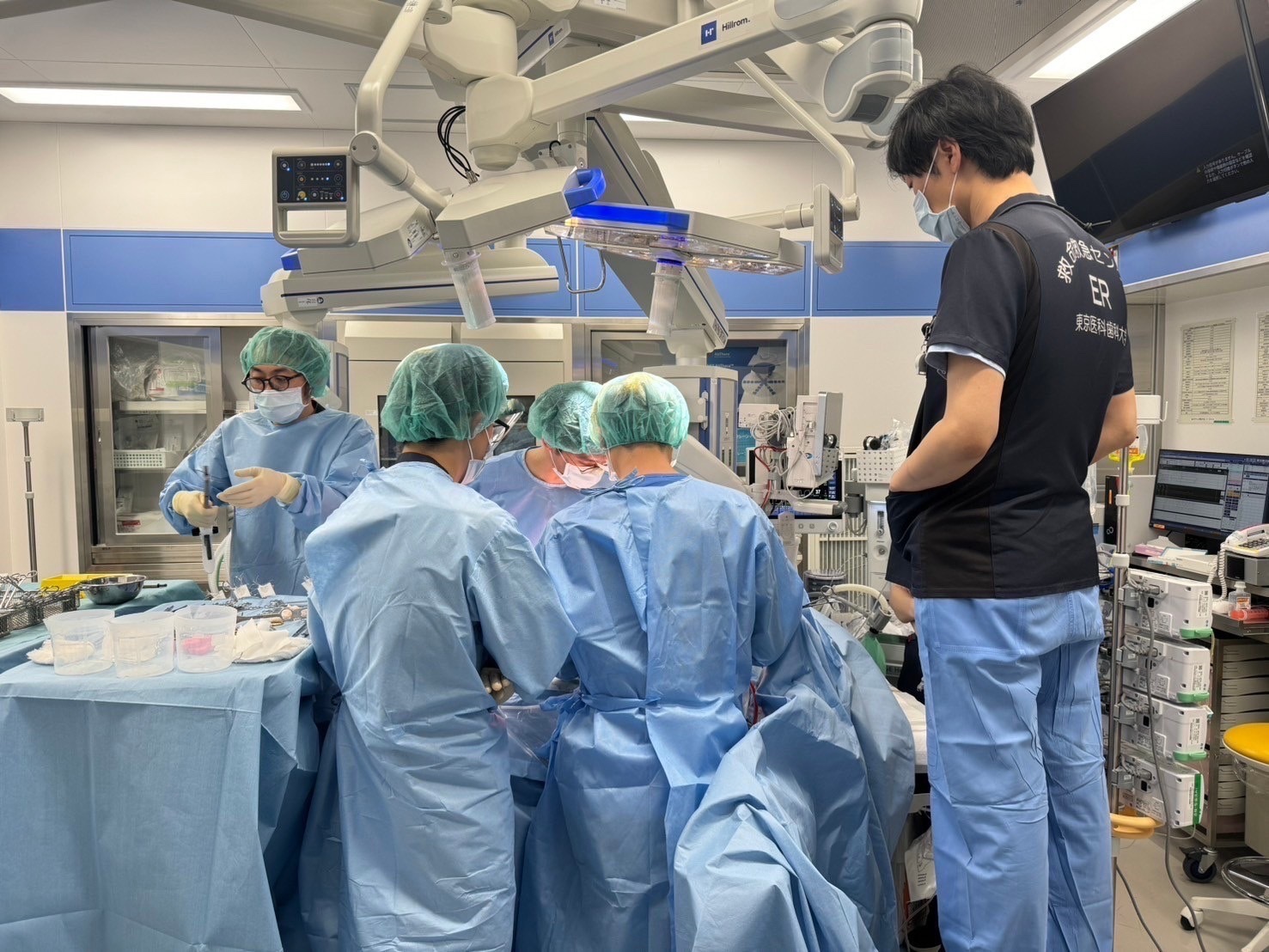
手術を監督しつつ、どの角度であれば不参加の医師が見やすいか、再現しやすいかを検討している所。右端が高山先生
イノベーションプロモーター教員について
イノベーションプロモーターになられたきっかけを教えてください。
- 高山:
- 救急医療の分野で新しい技術や研究を進めていることでお名前をあげていただいたのだと思います。自分としても、企業との連携や新しい技術の導入を通じて、医療現場をより良くしていくことに興味がありました。実際に、今他の分野の先生方の研究内容を知る機会が増えたことが、とても刺激になっています。これまでは、救急の分野で自分の病棟やICUで完結することが多く、他の科の視点でどう感じられているかをあまり考えたことがありませんでした。各科との連絡会議に出る機会も多いですが、そこでは臨床の話が中心で、研究に関する話題が出ることはあまりありません。今後は、研究をより良いものにするために、各科がお互いに情報共有し合える関係性を築いていく必要があると思います。例えば、「XX科の領域ではこういった研究に取り組んでいるから、救急でこういう患者が来たらXX科へ声をかけて共有してほしい」などといった形ですね。救急はあらゆる疾患の玄関口なので、他科の先生方とうまく共同研究へ進めればよいと思っております。今後は、救急分野の研究を広く認知してもらい、「こういうことがあれば一緒にやりたい」と言い合える関係性を築いていきたいです。他の科の先生方が「プロモーターだから、救急のことは高山に相談しよう」といった風に、自然と連携が生まれるような環境を作れたらいいですね。救急の知名度や理解が深まり、研究や臨床の両方でのコラボレーションが進むと思っています。
最後に
先生のご趣味について教えてください。
- 高山:
- 趣味は研究です。と答えたいところですが正直そこまでの高尚さはありません。カッコよく言うと通勤の合間や、ぼーっとしている隙間時間にふと研究のテーマを頭で進めていることはあります。子供と公園に行ったり、ドライブがてら家族と遠出したりが良いリフレッシュになっています。

コスメの大人買い。お年玉パックは特にお勧め
- あとは、コスメショップをハシゴし、試供品をかたっぱしから試していたら閉店時間になっていたこともあります。もともと肌荒れがひどいので、コスメは学生の頃から色々みています。いろいろな化粧水や乳液を試してきているので、医療者(夜勤が多いスタッフ)向けの製品開発に携わることも一つの目標です。(笑)

医局旅行での一枚。温泉後の乾燥予防として全員で保湿をしているところ
先生にお会いしたい方、研究プロジェクトについてさらに詳しく知りたい方は、お気軽にご相談ください
オープンイノベーションセンター アライアンス部門
openinnovation.tlo@tmd.ac.jp

CONTACT
東京科学大学医療イノベーション機構に関するお問い合わせ、お申し込みは下記フォームにご入力ください。
